
AnTen News
最新消息

[漫談子宮肌瘤,到底該不該開刀?]
有許多的女性同胞,因身體不適到婦產科接受超音波檢查時,會被告知子宮有長瘤,簡稱「子宮肌瘤」。子宮肌瘤也就是所謂的「子宮平滑肌瘤」,為一常見的骨盆腔腫瘤,發生率約佔生育年齡婦女的1/4,而且大多數為良性,惡性的比例不到百分之一。
現代女性面臨著生活和工作的雙重精神壓力,很容易讓內分泌的波動過大,而生成子宮肌瘤的原因一般認為是因為動情激素刺激的緣故。年紀愈大的婦女,發現肌瘤的比例愈高,長在子宮各部位的肌瘤有大有小,會有一個或同時出現數個。在更年期前後,其發生率約佔百分之四十到五十,而停經後肌瘤會逐漸縮小,甚至到看不到的地步。肥胖婦女因為體內脂肪組織中所產生的雌素酮,會刺激成熟的子宮肌肉細胞增生,所以也是屬於子宮肌瘤的高危險群。
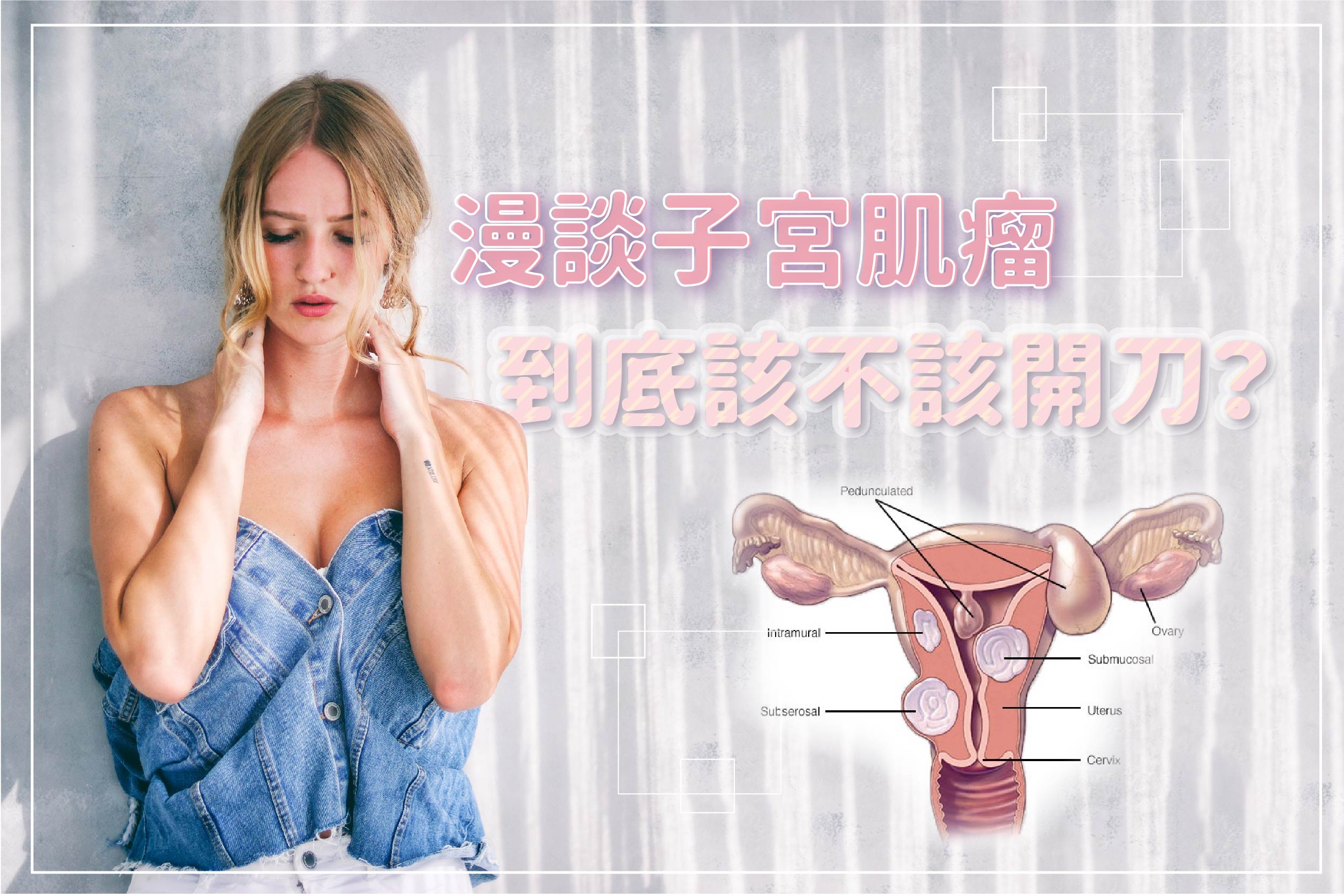
子宮肌瘤,大致可以分成三大類:
(1)漿膜下肌瘤:位於子宮的外層表面,通常臨床症狀較不明顯,體積變大時會出現背痛、便秘和頻尿、尿滯留的問題,月經量呈現正常。
(2)黏膜下肌瘤:往子宮內腔生長,臨床症狀較明顯,會發生長期的陰道出血、痙攣性疼痛,而且腫瘤可能會凸出於子宮頸,常常以經血量增加來表現。
(3)肌層內肌瘤:長在子宮壁內,會使子宮體積增大,出現二次月經週期之間的出血及痛經,月經量變多之症狀。
大多數有子宮肌瘤的人並不會有任何的症狀,或是症狀並不明顯,故有人終其一生都不知道子宮裡頭長有肌瘤,而肌瘤太大時常見的臨床症狀如下:
(1)不正常的出血,可能伴隨經血過多、經痛或月經不規則,常會有貧血及其它症狀如倦怠、虛弱和嗜睡。
(2)肌瘤壓迫到泌尿系統可能會造成頻尿、解尿困難,或是腎積水的現象。
(3)肌瘤壓迫到腸子可能會造成阻塞或便祕,還有裡急後重感。
(4)肌瘤變性造成疼痛或感染,或因肌瘤扭轉而導致疼痛。
(5)子宮內膜下肌瘤可能會造成不孕,或是自然流產,因為這個位置的肌瘤會導致子宮肉膜的血流供應不穩定,進而影響受孕。
診斷肌瘤有下列幾種方法:
1.內診:雙手觸診即可診斷有無較大的肌瘤。
2.超音波:經由高解像度的超音波檢查,便可診斷出大部份的肌瘤其大小與位置,尤其對於想懷孕的婦女特別重要,因為可以鑑別診斷是否為子宮內膜下肌瘤,或子宮異常。
3.斷層掃描和核磁共振檢查:只有在懷疑是惡性腫瘤時,才會安排此類檢查,因價格昂貴,並不適合用來做為例行的檢查。
3.子宮鏡:主要用於區別子宮內膜下肌瘤或子宮內膜息肉,且可順便施行切除,故有其臨床上的價值。
治療方面則可根據年齡、症狀、肌瘤大小、是否要保留生育能力、有無惡性變化可能性等等指標來決定。
對於無任何症狀的病人且肌瘤不大或將要停經的病人可以每三到六個月定期追蹤並不需要治療。
而有症狀的病人可以使用:
1.藥物治療:對於不正常出血或疼痛的病人,大都可藉由藥物來控制症狀。像「促性腺激素同型藥物」這類藥物,對於不想開刀者,使用三到六個月後約可以縮小一半的肌瘤體積。而肌瘤太大需要開刀者,可以降低手術風險及縮短手術時問。
2.手術治療:對於症狀較為嚴重,無法經由藥物治療或治療無效者,則需要施行手術治療。對於那些不想再懷孕的病患,可以施行全子宮切除術,不但可解決臨床的症狀,且不會再復發;而那些仍有計劃要懷孕者或不想切除子宮的患者,則可施行肌瘤切除術,通常可以保有子宮的功能,但切除後因體質的關係,約有1/3的患者仍會再產生肌瘤。
有研究顯示,先做子宮動脈結紮手術再做肌瘤切除手術,平均出血量是30 C.C.,祇做肌瘤切除手術的平均出血量是100 C.C.,顯見前者優於後者,原因是先將子宮動脈血管阻斷後,在實施肌瘤切除手術時,子宮切口出血量較少,尤其是當多發性肌瘤時,止血效果更明顯。 另一項重大發現是如果同時做子宮血管阻斷手術和肌瘤切除手術,術後經血過多的症狀百分之百完全改善,但是如果僅做肌瘤切除手術而未合併子宮血管阻斷手術,則僅有76 %患者經血過多症狀獲得改善,24 %患者在術後仍有經血過多症狀。
日前補教名師高國華老婆陳子璇疑似因工作積勞成疾,體力變非常差,就醫後發現,不僅有2顆拳頭大的子宮肌腺瘤,還有10多顆子宮肌瘤,需立刻開刀摘除。醫生建議為了安全起見,將子宮整個摘除。也讓陳子璇血紅素數值回穩。
現在有很多手術皆可經由腹腔鏡來完成,子宮切除和肌瘤切除也不例外。藉由腹腔鏡的輔助,執行子宮切除或肌瘤切除,不但可以減小傷口,而且術後恢復快,傷口感染的機會降低,住院時間也較短,對於評估後適合以腹腔鏡手術的患者是一大福音。
孫英綸醫師關心妳,千萬別輕忽子宮肌瘤問題。建議健康婦女應養成每一年進行1次例行腹部/陰道超音波檢查的習慣,而有過子宮肌瘤病歷的女性,更應每半年就進行1次例行性檢查較有保障。
